
Kreuzbandriss – Fakten & Zahlen,
die du kennen musst

1. Was genau passiert bei einem Kreuzbandriss im Kniegelenk?
2. Was sind die häufigsten Ursachen für diese Verletzung?
3. Wie wird eine Kreuzbandruptur diagnostiziert? (z.B. Schubladentest, MRT, etc.)
4. Wie sieht eine darauffolgende Rehabilitation bzw. präventive Trainingsempfehlung aus?
1. Was genau passiert bei einem Kreuzbandriss im Kniegelenk?
1.1 Allgemeines
In Deutschland werden jährlich über 40.000 (vordere Kreuzband)-Operationen durchgeführt. (Kohn et al., 2020) Der Riss des vorderen Kreuzbandes ist eine häufige Verletzung, von der vor allem junge, körperlich aktive Menschen betroffen sind. Schätzungsweise 200.000 Kreuzbandrisse ereignen sich jährlich in den Vereinigten Staaten. Das VKB wird häufig bei sportlichen Aktivitäten wie Fußball, Skifahren und Basketball verletzt. (Monk et al., 2016) Die Verletzung tritt häufiger bei Wettkämpfen als beim Training auf, wobei ~70% oder mehr der Verletzungen auf Nicht-Kontakt-Mechanismen zurückzuführen sind, z. B. bei der Landung aus einem Sprung, bei plötzlicher Abbremsung und/oder beim Richtungswechsel. Die Verletzungsmechanismen hängen also neben anderen Faktoren mit der neuromotorischen Kontrolle des Einzelnen zusammen. Eine VKB-Verletzung wird in erster Linie durch eine chirurgische Rekonstruktion und eine anschließende lange Rehabilitationsphase behandelt, doch viele Betroffene kehren nicht auf das Aktivitätsniveau von vor der Verletzung zurück, was die Wirksamkeit der bestehenden Präventions- und Rehabilitationsstrategien in Frage stellt. (Arumugam et al., 2021)
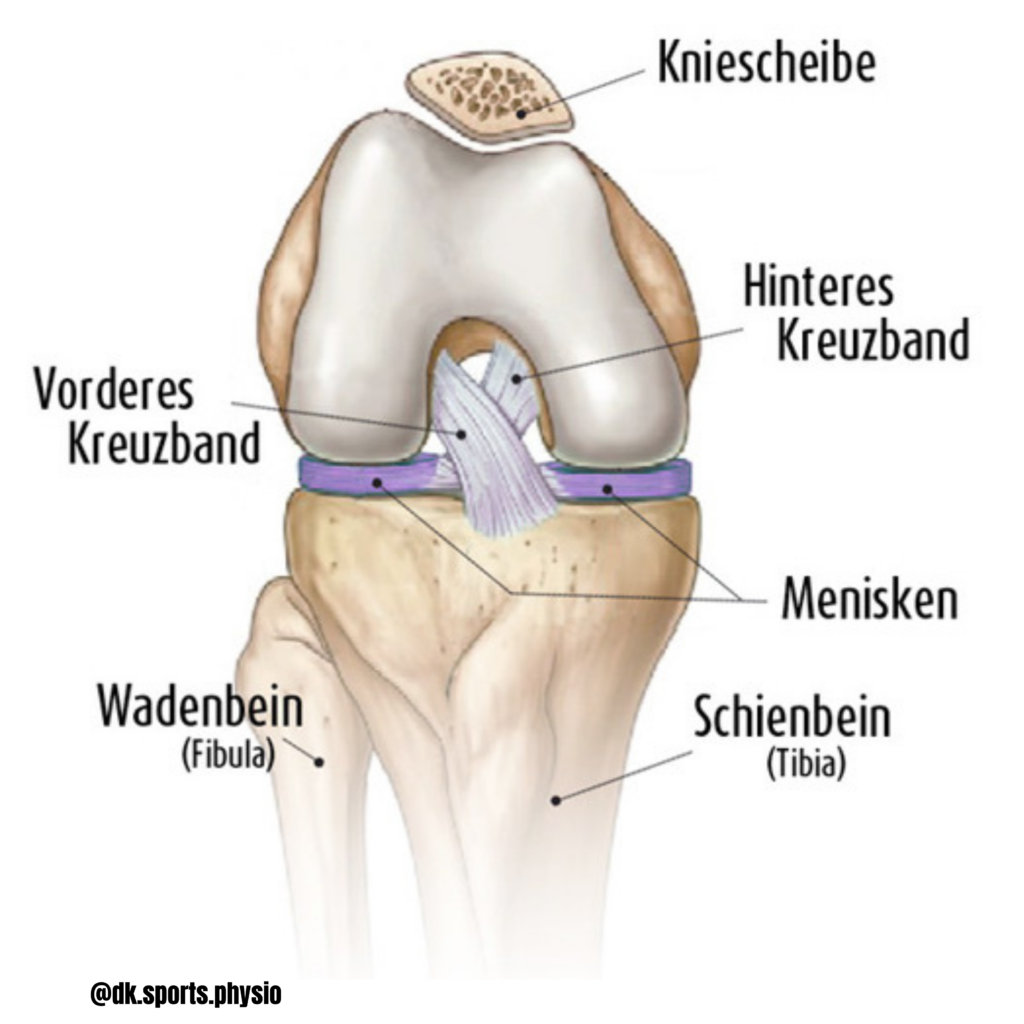
1.2 Funktion des vorderen Kreuzbandes
Die Hauptfunktion des vorderen Kreuzbandes besteht darin, ein Vorwärtsgleiten des Schienbeins gegenüber dem Oberschenkelknochen zu verhindern. Das VKB trägt auch dazu bei, eine übermäßige Kniestreckung, Varus- und Valgusbewegungen des Knies, sowie eine Rotation des Schienbeins zu limitieren. Ein intaktes VKB schützt die Menisken vor Scherkräften, die bei sportlichen Manövern auftreten, z. B. bei der Landung aus einem Sprung, beim Drehen oder beim Abbremsen aus einem Lauf. (LaBella et al., 2014)
1.3 Symptome
Die akute Verletzung ist häufig durch Knieschmerzen und ein hörbares „Popping“-Geräusch zum Zeitpunkt der Verletzung gekennzeichnet. Der Verletzte zeigt Knieschmerzen, Schwellungen, Hämarthrose (Einblutung in den Gelenkspalt), Instabilität bei weiterer Belastung und schmerzhafte Bewegungseinschränkungen. In etwa 10% der Fälle tritt die Kreuzband-Verletzung isoliert auf. In den meisten Fällen ist sie jedoch mit anderen Verletzungen kombiniert, typischerweise an den Seitenbändern, dem subchondralen Knochen und den Menisken. (Monk et al., 2016)
2. Was sind die häufigsten Ursachen für diese Verletzung?
2.1 Ursache bzw. Verletzungsmechanismus
Die vorherrschende Ursache für eine VKB-Verletzung ist eine plötzliche Änderung der Bewegungsrichtung, die zu einer partiellen Schädigung der Faserbündel führt. (Zhao et al., 2020) In mehr als 70 % der Fälle wird die Verletzung durch einen berührungslosen Mechanismus verursacht, z. B. durch plötzliche Abbremsung in Verbindung mit einem Richtungswechsel oder durch Drehen oder Landen mit fast gestrecktem Knie nach einem Sprung. Kontaktbedingte (traumatische) Verletzungsmechanismen beinhalten in der Regel eine translatorische Kraft, die auf den vorderen Aspekt eines fixierten Unterschenkels einwirkt. (Monk et al., 2016) Weibliche Jugendliche und Erwachsene, die an Dreh- und Sprungsportarten teilnehmen, erleiden zwei- bis zehnmal häufiger Verletzungen des vorderen Kreuzbandes (VKB) als männliche Athleten, die die gleichen risikoreichen Richtungswechsel- und Landungssportarten ausüben. (Hewett et al., 2016)

2.2 Risikofaktoren
Das Verletzungsrisiko für das Kreuzband bei jungen Sportlern ist wahrscheinlich multifaktoriell bedingt. Verletzungsdaten aus vielen Bereichen zeigen, dass zahlreiche physische und psychologische Parameter die ACL-Verletzungsrate beeinflussen (LaBella et al., 2014):
- Genetik (spielt wahrscheinlich eine Rolle, obwohl das erst seit Kurzem untersucht wird)
- Hormone (spielen wahrscheinlich auch eine Rolle, die Ergebnisse von Studien, die hormonelle Faktoren untersuchten, sind jedoch sowohl zweideutig als auch umstritten)
- Frühere Verletzungen: Ähnlich wie bei anderen Verletzungen des Bewegungsapparats ist einer der besten Prädiktoren für eine künftige VKB-Verletzung eine frühere VKB-Verletzung. In einer Studie wurde festgestellt, dass die Häufigkeit von VKB-Verletzungen bei Sportlern, die eine VKB-Rekonstruktion hatten, 15-mal höher war als bei Kontrollpersonen. Bei weiblichen Sportlern war die Wahrscheinlichkeit, eine zweite VKB-Verletzung in einem der beiden Knie zu erleiden 4-mal höher und die Wahrscheinlichkeit eine neue VKB-Verletzung im kontralateralen Knie zu erleiden 6-mal höher als bei männlichen Sportlern
- Alter und Geschlecht: Weibliche Jugendliche und Erwachsene, die an Dreh- und Sprungsportarten teilnehmen, erleiden zwei- bis zehnmal häufiger Verletzungen des vorderen Kreuzbandes (VKB) als männliche Athleten, die die gleichen risikoreichen Richtungswechsel- und Landungssportarten ausüben (Hewett et al., 2016)
- Anatomische Faktoren (z.B. wurde ein höheres Gewicht und ein höherer BMI mit einem erhöhten Risiko für eine VKB-Verletzung in Verbindung gebracht)
Weitere bekannte Risikofaktoren für eine Ruptur des Kreuzbandes in Kontaktsportarten sind Spielfelder mit hohen Reibungskräften, die Art des Schuhwerks, die Geschwindigkeit und die Drehbewegung. (H. C. Smith et al., 2011) Des Weiteren kann die Gelenklaxität und Hypermobilität des Knies eine Rolle spielen. (H. C. Smith et al., 2011), (Uhorchak et al., 2003)

3. Wie wird eine Kreuzbandruptur diagnostiziert? (z.B. Schubladentest, MRT, etc.)
Eine Kreuzbandruptur wird in der Regel durch eine Anamnese, eine körperliche Untersuchung und eine Bildgebung (MRT) diagnostiziert.
3.1 Körperliche Untersuchung
Die körperliche Untersuchung besteht meistens aus folgenden Tests (Benjaminse et al., 2006), (van Eck et al., 2012), (Zhang, 2016):
- Lachman Test: Die Sensitivität reicht von 81-87,1% und die Spezifität von 81-97%.
- Anterior Drawer Test (Vorderer Schubladentest): Die Sensitivität reicht von 38-72,5% und die Spezifität von 81,5-92,7%.
- Pivot Shift: Die Sensitivität reicht von 24-49% und die Spezifität von 81-97,5%.
3.2 Invasive & bildgebende Untersuchung
Die Arthroskopie ist eine traditionelle Diagnosemethode zur Feststellung einer VKB-Verletzung und hat eine hohe Aussagekraft, ist aber eine invasive Untersuchung. In jüngster Zeit hat sich die MRT-Untersuchung zu einer sehr effektiven nicht-invasiven Untersuchungsmethode für die Diagnose von VKB-Verletzungen in der Klinik entwickelt, mit der auch andere Läsionen im Gelenk dargestellt und die Lage und das Ausmaß des Bänderrisses bestimmt werden können. (Zhao et al., 2020)
4. Wie sieht eine darauffolgende Rehabilitation bzw. präventive Trainingsempfehlung aus?
4.1 Muss überhaupt operiert werden?
Tatsächlich gibt es viele Untersuchungen, die in Bezug auf Schmerzen, Symptome, Funktion, Rückkehr zum sportlichen Niveau, Lebensqualität, nachfolgende Meniskusrisse und Operationsraten, sowie Prävalenz der radiologischen Kniearthrose keine signifikanten Unterschiede zwischen beiden Interventionen aufzeigen können. Das zeigt uns, dass eine Operation nicht immer notwendig zu sein scheint. (Delincé & Ghafil, 2011), (Monk et al., 2016), (Smith et al., 2014)
4.2 Bekommen viele Patienten eine effektive Reha nach Leitlinien?
In einer Studie mit 111 Probanden hat man erschreckenderweise gesehen, dass…
- nur 5% aller Probanden eine Reha nach evidenzbasierten Leitlinien (inkl. Agilitäts- und Landeübungen und einen strukturierten Plan für die Wiederaufnahme des Sports) erhalten haben.
- 45% nach 3 Monaten nach der OP keinen Therapeuten gesehen haben.
- 70% niemals Übungen für die Agilität oder die Landung durchgeführt haben. (Grindem et al., 2018)

4.3 Warum Kraft ein wichtiger Faktor in der Kreuzband-Reha ist
Unabhängig vom Transplantat zeigt sich nach 0-6 Monaten eine deutlich reduzierte Kraft und Umfangsminderung des M. Quadrizeps Femoris, verglichen mit dem nicht operierten Bein. (Brown et al., 2021) Kraftwerte der Quadrizeps- und Hamstringmuskulatur können wichtig sein, um die Rückkehr zum Sport und das erneute Verletzungsrisiko positiv zu beeinflussen. (Ericsson et al., 2013), (Grindem et al., 2016), (Welling et al., 2020) Patienten, die 1 Jahr nach der Operation nicht mindestens 22 einbeinige „Sit to Stands“ auf dem operierten Bein ausführen können, haben 3 Jahre nach der Operation mit höherer Wahrscheinlichkeit eine auffällig schlechtere kniebezogene Lebensqualität. (Culvenor et al., 2016), (Ericsson et al., 2013) Für jedes Prozent der „Kraftsymmetrie der Quadrizepsmuskukatur“ (LSI) niedriger als 90% besteht ein um 3% erhöhtes Risiko für eine erneute Knieverletzung. Ein Quadriceps Limb Symmetry Index von 80% würde demnach im Vergleich das Risiko einer zukünftigen Knie-Wiederverletzung um 30% erhöhen. (Grindem et al., 2016)

4.4 Wie wichtig ist der Zeitpunkt für die Rückkehr zum Sport?
Die Rückkehr zu Level1-Sportarten (Springen, Drehen und harte Richtungswechsel) innerhalb von 2 Jahren nach der OP führt zu einem ca. 4-mal höheren Risiko einer Wiederverletzung. Für jeden Monat, den die Rückkehr zum Sport hinausgezögert wurde, bis 9 Monate nach der VKB-Rekonstruktion, wurde die Rate der erneuten Knieverletzungen um 51% reduziert. (Grindem et al., 2016) Die Rückkehr zum Sport vor 9 Monaten nach einer VKB-Rekonstruktion war für junge Athleten mit einer ca. 7-mal erhöhten Rate einer Wiederverletzung verbunden. (Beischer et al., 2020) In einer Studie mit 5-Jahres-Ergebnissen nach einer Kreuzband-OP wurde berichtet, dass 1 von 8,3 (12%) Patienten eine zweite Kreuzband-Verletzung erlitt. (Salmon et al., 2005) In einer anderen 15-Jahre-Follow-up-Studie wurde aufgezeigt, dass 29-32% der Patienten eine zweite VKB-Verletzung erlitten (am betroffenen oder am anderen Bein). (Leys et al., 2011) In einer Studie mit jüngeren, aktiveren Probanden war das Auftreten einer zweiten VKB-Verletzung innerhalb von 24 Monaten nach der OP und Rückkehr zum Sport (RTS) 6-mal größer als bei den gesunden Kontrollgruppen-Teilnehmern. 29,5% der Athleten erlitten innerhalb von 24 Monaten nach RTS eine zweite VKB-Verletzung, wobei 20,5% eine Verletzung am nicht operierten Bein und 9% eine erneute Verletzung des Transplantats erlitten. (Paterno et al., 2014)
4.5 Präventive Maßnahmen
Die Beispiele im Kapitel 4.3 zeigen wie wichtig präventive Maßnahmen sein können, nach Kreuzbandruptur- bzw. Rekonstruktion, aber auch im Allgemeinen, wenn es um Verletzungen der unteren Extremität geht. Ganz allgemein spricht auch für gute Kraftwerte, dass man Case et al. (2020) herausgefunden hat, dass die relative Kraft im Back Squat bei verletzten Athleten (untere Extremität) signifikant niedriger als bei unverletzten Athleten war, sowohl bei Männern als auch bei Frauen (mit einer mittleren bis großen Effektgröße). (Case et al., 2020) In einer anderen Untersuchung kamen Lauersen et al. (2013) zu der Konklusion, dass Krafttraining Sportverletzungen auf weniger als 1/3 reduzierte und Überlastungsverletzungen konnten fast halbiert werden. (Lauersen et al., 2013) In diesem Zusammenhang ist auch interessant, dass Kreuzbänder auf mechanische Belastung positiv reagieren, also hypertrophieren können. Durch diesen Hypertrophie-Effekt kann angenommen werden, dass dadurch auch eine zusätzliche Wirkung erzielt werden kann. (Beaulieu et al., 2021), (Grzelak et al., 2012), (Myrick et al., 2019)
4.6 Die mentale Komponente
Wenn die mentale Bereitschaft und das Vertrauen in das Knie niedriger ist, kann sich das Risiko einer erneuten Verletzung erhöhen. Zusätzlich scheint die psychologische Verfassung vor der OP und in der frühen Genesungsphase mit der Rückkehr auf das vorherige Sportniveau nach 12 Monaten verbunden. (Paterno et al., 2017), (McPherson et al., 2019), (Ardern et al., 2013)

4.7 Reha-/Trainingsempfehlungen für die verschiedenen Stadien der Kreuzband-Reha:
Die Ergebnisse nach Verletzungen wie der Ruptur des vorderen Kreuzbandes (VKB) sind unbefriedigend, da die Rückkehr zum Sport nicht optimal verläuft und das Risiko einer erneuten Verletzung hoch ist. Um die Ergebnisse der Patienten nach einer VKB-Rekonstruktion zu optimieren und die langfristigen Probleme, die nach einer Verletzung auftreten können (z. B. Kniearthrose), zu begrenzen müssen die Rehabilitation und der VKB-Ansatz optimiert werden. (Buckthorpe et al., 2020)
Vor der Operation:
Defizite in der präoperativen Quadrizepskraft beeinflussen scheinbar die Funktion 6 Monate nach der Operation. Auffällige Defizite der Quadrizepskraft sind dann oftmals noch nach 2 Jahren bestehend. Es kann von Vorteil sein die Rehabilitation schon vor einer Operation aufzunehmen. Zum Beispiel können Kraftwerte des Quadrizeps vor der Rekonstruktion mit der Entwicklung der Funktion nach der OP in Zusammenhang stehen. (Eitzen et al., 2009) (Logerstedt et al., 2013)

Hier kommt es sehr stark darauf an, wie lange der Zeitpunkt der Verletzung zurückliegt, in welcher Wundheilungsphase man sich befindet und wie sich die funktionellen Einschränkungen des Patienten präsentieren.
Abhängig davon kann die Auswahl der Übungen von z.B. den Übungen der akuten Phase bis hin zu komplexeren, fortgeschrittenen Übungen wie folgt aussehen:
- Air Squat
- Back Squat
- Split Squat
- Deadlift
- Romanian Deadlift
- Lunges in verschiedenen Varianten
- Calf Raises
- Step Ups / Downs
- Propriozeptives Training
- …
Akute Phase (egal, ob nach operativer oder nach konservativer Versorgung)
Laut Buckthorpe et al. (2020) sind die Meilensteine der ersten Wochen in der Rehabilitation folgende:
- Normalisierung des Gangmusters
- Quadrizepsaktivierung
- Volle Kniestreckung
- Anbahnen des Squat & der Symmetrie im Squat
- Kontrolle bzw. Abnahme der Schwellung
- Keine/Kaum Zunahme der Schmerzen beim Training
Diese kann man angepasst an das jeweils aktuelle Beschwerdebild und die individuelle Situation über verschiedene Übungen erreichen. Sinnvolle Übungen in dieser Phase sind beispielsweise:
- Straight Leg Raises
- Prone Straight Leg Raises
- Quadisometrie aus verschiedenen Ausgangslagen
- Box Squats
- Mini Squats
- Training der nicht oprierten Seite (Cross-Education Effekt)
- Propriozeptives Training
- …
Mittlere Phase:
Buckthorpe et al. (2020) gibt auch für diese Phase folgende Meilensteine vor:
- Grundübungen beidbeinig
- Grundübungen einbeinig
- Landen beidbeinig
- Lauftraining
- Plyometrie beidbeinig
- Springen/Landen einbeinig
- Plyometrie einbeinig
- Multidirektionale Bewegungsabläufe
Diese Phase nimmt einige Wochen/Monate der Reha ein und umfasst viele verschiedene Übungs- und Belastungsformen und das Trainieren in verschiedenen Kraftsystemen:
- Squat- und Lunge-Varianten
- Deadlift-Varianten
- Leg Press
- Leg-Extension
- Leg-Curl
- Allgemeines und isoliertes Krafttraining der UE (Abduktoren, Wadenmuskulatur, Adduktoren, Hüftextensoren, …)
- Sprung-/Plyometrie-Varianten
- Koordinatives Training
- Dauerläufe
- Intervall-Läufe
- Start/Stopp-Übungen
- Richtungswechsel
- …
Mittlere Phase – Return to Run:
Bei der Frage, ab wann der Patient wieder zum Lauftraining zurückkehren kann, kann man sich z.B. an den Meilensteinen, die Rambaud et al. (2018) ausgearbeitet haben, orientieren:
- Schmerz unter 2/10 auf der VAS (Visuelle Analogskala)
- Bewegungsausmaß der Kniebeugung mindestens bei 95% der unverletzten Seite
- Volle Kniestreckung
- Keine Schwellung
- Isometrische Hamstring- und Quadrizepskraft bei > 70% der unverletzten Seite
- Single Leg Hop Test > 70% der unverletzten Seite
- Single Leg Squat Test oder Step Up ohne Zunahme des Knievalgus
Letzte Phase → Return to Sport:
In der letzten Phase der Reha geht es hauptsächlich darum, den Patienten bzw. Sportler auf die Anforderungen seiner Sportart oder gewünschten Aktivitäten immer mehr vorzubereiten. In der Regel wird folgendes empfohlen:
- Reaktive Richtungswechsel (Cutting-Manöver)
- Maximierung der Kraft (beispielsweise: 200% des Bodyweight Back Squats oder Single Leg Press)
- Quadriceps Limb-Symmetry Index > 90% der unverletzten Seite
In dieser Phase wird der Fokus auch zusätzlich auf den letzten Meilenstein von Buckthorpe et al. (2020) gelegt: Sportspezifische Bewegungsabläufe.
Hier kann man keine konkreten, pauschalen Trainingsempfehlungen geben, da die Übungsformen an die jeweilige Sportart und deren Anforderung angepasst werden müssen. Für Fußballer eignen sich hier z.B. folgende Übungen:
- Reaktive Richtungswechsel mit/ohne Ball
- Agilitätstraining mit/ohne Ball
- Sprints (Schrittweise Steigerung und Maximierung der Geschwindigkeit)
- Passspiel in verschiedenen Varianten
- Flanken
- Torschüsse
- Langsame Integration ins Team-Training (Beispiel: anhand von “acute to chronic workload ratio”)
4.8 Take Home Message:
Beachte, dass es verschiedene Nachbehandlungsschemas gibt. Da das Verletzungsmuster, die Nachversorgung und der Zustand der betroffenen Person immer unterschiedlich ist, sollte bei der Dosierung und Übungsauswahl differenziert werden.
Innerhalb der Rehabilitation ist es wichtig die Belastung optimal zu steuern – das bedeutet, dass die ausgeübte Belastung so dosiert werden muss, dass die physiologischen Anpassungen stattfinden und maximiert werden können. Schmerzen und Schwellungen können zur Bestimmung des Rehaverlaufs herangezogen werden, da diese Faktoren mit der Belastungsbeanspruchung des Knies in Zusammenhang stehen können.
Nach einer Kreuzband-OP besteht ein relativ großes Risiko eines erneuten Kreuzbandrisses. Wichtig für die Reduktion des Verletzungsrisikos:
- Geduldig bleiben & nicht zu früh in anspruchsvolle Sportarten zurückkehren
- Eine gut strukturierte und evidenzbasierte Reha mit Agilitäts- und Landeübungen
- Fördern der symmetrischen Quadrizeps – und Hamstringkraft.
Außerdem spielen noch einige andere Faktoren wie zum Beispiel wieder mental bereit zu sein in die gewohnte Sportart zurückzukehren eine wichtige Rolle. Aus diesen Gründen sollte nach Kreuzband-OP eine gute Reha folgen, die all diese Faktoren individuell berücksichtigt und mit Test-Kriterien testet, ob der Sportler für die nächsten Belastungssteigerungen und am Ende die Rückkehr in den Sport bereit ist.
Literaturverzeichnis:
- Ardern, C. L., Taylor, N. F., Feller, J. A., Whitehead, T. S. & Webster, K. E. (2013). Psychological Responses Matter in Returning to Preinjury Level of Sport After Anterior Cruciate Ligament Reconstruction Surgery. The American Journal of Sports Medicine, 41(7), 1549–1558. https://doi.org/10.1177/0363546513489284
- Arumugam, A., Björklund, M., Mikko, S. & Häger, C. K. (2021). Effects of neuromuscular training on knee proprioception in individuals with anterior cruciate ligament injury: a systematic review and GRADE evidence synthesis. BMJ Open, 11(5), e049226. https://doi.org/10.1136/bmjopen-2021-049226
- Beaulieu, M. L., DeClercq, M. G., Rietberg, N. T., Li, S. H., Harker, E. C., Weber, A. E., Ashton-Miller, J. A. & Wojtys, E. M. (2021). The Anterior Cruciate Ligament Can Become Hypertrophied in Response to Mechanical Loading: A Magnetic Resonance Imaging Study in Elite Athletes. The American Journal of Sports Medicine, 49(9), 2371–2378. https://doi.org/10.1177/03635465211012354
- Beischer, S., Gustavsson, L., Senorski, E. H., Karlsson, J., Thomeé, C., Samuelsson, K. & Thomeé, R. (2020). Young Athletes Who Return to Sport Before 9 Months After Anterior Cruciate Ligament Reconstruction Have a Rate of New Injury 7 Times That of Those Who Delay Return. Journal of Orthopaedic & Sports Physical Therapy, 50(2), 83–90. https://doi.org/10.2519/jospt.2020.9071
- Benjaminse, A., Gokeler, A. & van der Schans, C. P. (2006). Clinical Diagnosis of an Anterior Cruciate Ligament Rupture: A Meta-analysis. Journal of Orthopaedic & Sports Physical Therapy, 36(5), 267–288. https://doi.org/10.2519/jospt.2006.2011
- Brown, C., Marinko, L., LaValley, M. P. & Kumar, D. (2021). Quadriceps Strength After Anterior Cruciate Ligament Reconstruction Compared With Uninjured Matched Controls: A Systematic Review and Meta-analysis. Orthopaedic Journal of Sports Medicine, 9(4), 232596712199153. https://doi.org/10.1177/2325967121991534
- Buckthorpe, M., Tamisari, A. & Villa, F. D. (2020). A TEN TASK-BASED PROGRESSION IN REHABILITATION AFTER ACL RECONSTRUCTION: FROM POST-SURGERY TO RETURN TO PLAY – A CLINICAL COMMENTARY. International Journal of Sports Physical Therapy, 15(4), 611–623. https://doi.org/10.26603/ijspt20200611
- Case, M. J., Knudson, D. V. & Downey, D. L. (2020). Barbell Squat Relative Strength as an Identifier for Lower Extremity Injury in Collegiate Athletes. Journal of Strength and Conditioning Research, 34(5), 1249–1253. https://doi.org/10.1519/jsc.0000000000003554
- Culvenor, A. G., Alexander, B. C., Clark, R. A., Collins, N. J., Ageberg, E., Morris, H. G., Whitehead, T. S. & Crossley, K. M. (2016). Dynamic Single-Leg Postural Control Is Impaired Bilaterally Following Anterior Cruciate Ligament Reconstruction: Implications for Reinjury Risk. Journal of Orthopaedic & Sports Physical Therapy, 46(5), 357–364. https://doi.org/10.2519/jospt.2016.6305
- Delincé, P. & Ghafil, D. (2011). Anterior cruciate ligament tears: conservative or surgical treatment? A critical review of the literature. Knee Surgery, Sports Traumatology, Arthroscopy, 20(1), 48–61. https://doi.org/10.1007/s00167-011-1614-x
- Eitzen, I., Holm, I. & Risberg, M. A. (2009). Preoperative quadriceps strength is a significant predictor of knee function two years after anterior cruciate ligament reconstruction. British Journal of Sports Medicine, 43(5), 371–376. https://doi.org/10.1136/bjsm.2008.057059
- Ericsson, Y. B., Roos, E. M. & Frobell, R. B. (2013). Lower extremity performance following ACL rehabilitation in the KANON-trial: impact of reconstruction and predictive value at 2 and 5 years. British Journal of Sports Medicine, 47(15), 980–985. https://doi.org/10.1136/bjsports-2013-092642
- Grindem, H., Arundale, A. J. & Ardern, C. L. (2018). Alarming underutilisation of rehabilitation in athletes with anterior cruciate ligament reconstruction: four ways to change the game. British Journal of Sports Medicine, 52(18), 1162–1163. https://doi.org/10.1136/bjsports-2017-098746
- Grindem, H., Snyder-Mackler, L., Moksnes, H., Engebretsen, L. & Risberg, M. A. (2016). Simple decision rules can reduce reinjury risk by 84% after ACL reconstruction: the Delaware-Oslo ACL cohort study. British Journal of Sports Medicine, 50(13), 804–808. https://doi.org/10.1136/bjsports-2016-096031
- Grzelak, P., Podgorski, M., Stefanczyk, L., Krochmalski, M. & Domzalski, M. (2012). Hypertrophied cruciate ligament in high performance weightlifters observed in magnetic resonance imaging. International Orthopaedics, 36(8), 1715–1719. https://doi.org/10.1007/s00264-012-1528-3
- Hewett, T. E., Myer, G. D., Ford, K. R., Paterno, M. V. & Quatman, C. E. (2016). Mechanisms, prediction, and prevention of ACL injuries: Cut risk with three sharpened and validated tools. Journal of Orthopaedic Research, 34(11), 1843–1855. https://doi.org/10.1002/jor.23414
- Kohn, L., Rembeck, E. & Rauch, A. (2020). Verletzung des vorderen Kreuzbandes beim Erwachsenen. Der Orthopäde, 49(11), 1013–1028. https://doi.org/10.1007/s00132-020-03997-3
- LaBella, C. R., Hennrikus, W. & Hewett, T. E. (2014). Anterior Cruciate Ligament Injuries: Diagnosis, Treatment, and Prevention. PEDIATRICS, 133(5), e1437–e1450. https://doi.org/10.1542/peds.2014-0623
- Lauersen, J. B., Bertelsen, D. M. & Andersen, L. B. (2013). The effectiveness of exercise interventions to prevent sports injuries: a systematic review and meta-analysis of randomised controlled trials. British Journal of Sports Medicine, 48(11), 871–877. https://doi.org/10.1136/bjsports-2013-092538
- Leys, T., Salmon, L., Waller, A., Linklater, J. & Pinczewski, L. (2011). Clinical Results and Risk Factors for Reinjury 15 Years After Anterior Cruciate Ligament Reconstruction. The American Journal of Sports Medicine, 40(3), 595–605. https://doi.org/10.1177/0363546511430375
- Logerstedt, D., Lynch, A., Axe, M. J. & Snyder-Mackler, L. (2013). Pre-operative quadriceps strength predicts IKDC2000 scores 6months after anterior cruciate ligament reconstruction. The Knee, 20(3), 208–212. https://doi.org/10.1016/j.knee.2012.07.011
- McPherson, A. L., Feller, J. A., Hewett, T. E. & Webster, K. E. (2019). Psychological Readiness to Return to Sport Is Associated With Second Anterior Cruciate Ligament Injuries. The American Journal of Sports Medicine, 47(4), 857–862. https://doi.org/10.1177/0363546518825258
- Monk, A. P., Davies, L. J., Hopewell, S., Harris, K., Beard, D. J. & Price, A. J. (2016). Surgical versus conservative interventions for treating anterior cruciate ligament injuries. Cochrane Database of Systematic Reviews. Published. https://doi.org/10.1002/14651858.cd011166.pub
- Myrick, K. M., Voss, A., Feinn, R. S., Martin, T., Mele, B. M. & Garbalosa, J. C. (2019). Effects of season long participation on ACL volume in female intercollegiate soccer athletes. Journal of Experimental Orthopaedics, 6(1). https://doi.org/10.1186/s40634-019-0182-8
- Paterno, M. V., Huang, B., Thomas, S., Hewett, T. E. & Schmitt, L. C. (2017). Clinical Factors That Predict a Second ACL Injury After ACL Reconstruction and Return to Sport: Preliminary Development of a Clinical Decision Algorithm. Orthopaedic Journal of Sports Medicine, 5(12), 232596711774527. https://doi.org/10.1177/2325967117745279
- Paterno, M. V., Rauh, M. J., Schmitt, L. C., Ford, K. R. & Hewett, T. E. (2014). Incidence of Second ACL Injuries 2 Years After Primary ACL Reconstruction and Return to Sport. The American Journal of Sports Medicine, 42(7), 1567–1573. https://doi.org/10.1177/0363546514530088
- Rambaud, A. J. M., Ardern, C. L., Thoreux, P., Regnaux, J. P. & Edouard, P. (2018). Criteria for return to running after anterior cruciate ligament reconstruction: a scoping review. British Journal of Sports Medicine, 52(22), 1437–1444. https://doi.org/10.1136/bjsports-2017-098602
- Salmon, L., Russell, V., Musgrove, T., Pinczewski, L. & Refshauge, K. (2005). Incidence and Risk Factors for Graft Rupture and Contralateral Rupture After Anterior Cruciate Ligament Reconstruction. Arthroscopy: The Journal of Arthroscopic & Related Surgery, 21(8), 948–957. https://doi.org/10.1016/j.arthro.2005.04.110
- Smith, H. C., Vacek, P., Johnson, R. J., Slauterbeck, J. R., Hashemi, J., Shultz, S. & Beynnon, B. D. (2011). Risk Factors for Anterior Cruciate Ligament Injury. Sports Health: A Multidisciplinary Approach, 4(1), 69–78. https://doi.org/10.1177/1941738111428281
- Smith, T., Postle, K., Penny, F., McNamara, I. & Mann, C. (2014). Is reconstruction the best management strategy for anterior cruciate ligament rupture? A systematic review and meta-analysis comparing anterior cruciate ligament reconstruction versus non-operative treatment. The Knee, 21(2), 462–470. https://doi.org/10.1016/j.knee.2013.10.009
- Uhorchak, J. M., Scoville, C. R., Williams, G. N., Arciero, R. A., Pierre, P. S. & Taylor, D. C. (2003). Risk Factors Associated with Noncontact Injury of the Anterior Cruciate Ligament. The American Journal of Sports Medicine, 31(6), 831–842. https://doi.org/10.1177/03635465030310061801
- van Eck, C. F., van den Bekerom, M. P. J., Fu, F. H., Poolman, R. W. & Kerkhoffs, G. M. M. J. (2012). Methods to diagnose acute anterior cruciate ligament rupture: a meta-analysis of physical examinations with and without anaesthesia. Knee Surgery, Sports Traumatology, Arthroscopy, 21(8), 1895–1903. https://doi.org/10.1007/s00167-012-2250-9
- Welling, W., Benjaminse, A., Lemmink, K. & Gokeler, A. (2020). Passing return to sports tests after ACL reconstruction is associated with greater likelihood for return to sport but fail to identify second injury risk. The Knee, 27(3), 949–957. https://doi.org/10.1016/j.knee.2020.03.007
- Zhang, Y. (2016). Clinical examination of anterior cruciate ligament rupture: a systematic review and meta-analysis. ACTA ORTHOPAEDICA et TRAUMATOLOGICA TURCICA. Published. https://doi.org/10.3944/aott.2016.14.0283
- Zhao, M., Zhou, Y., Chang, J., Hu, J., Liu, H., Wang, S., Si, D., Yuan, Y. & Li, H. (2020). The accuracy of MRI in the diagnosis of anterior cruciate ligament injury. Annals of Translational Medicine, 8(24), 1657. https://doi.org/10.21037/atm-20-7391

David Kunzmann
Ich bin David Kunzmann, Sportphysiotherapeut, Personal-Trainer und Eigentümer eines kleinen Unternehmens. Ich manage und optimiere die Rehabilitation und Leistungsfähigkeit von Leistungssportlern & aktiven Erwachsenen.

Marco Willy
Ich bin Marco Willy, Physiotherapeut und Personal-Trainer. Ich manage und optimiere die Rehabilitation und Leistungsfähigkeit von Leistungssportlern & aktiven Erwachsenen.

Lea Schütt
Ich bin Lea Schütt, Physiotherapeut und Personal-Trainerin. Ich manage und optimiere die Rehabilitation und Leistungsfähigkeit von Leistungssportlern & aktiven Erwachsenen.
Unsere weiteren Blog-Artikel


Osgood-Schlatter: Wenn Wachstumsschmerzen den Sport ausbremsen

Überblick Prähabilitation: Unnötiges Vorspiel oder geheimes Ass?

Krafttraining: Das Geheimnis, dass Frauen jahrzehntelang vorenthalten wurde

Welcher Schmerz ist das?

Wunderpille Sport – es wird Zeit systemisch zu denken

Immer Vojta, immer Vojta – die Datenlage hinter der Behandlungsmethode
