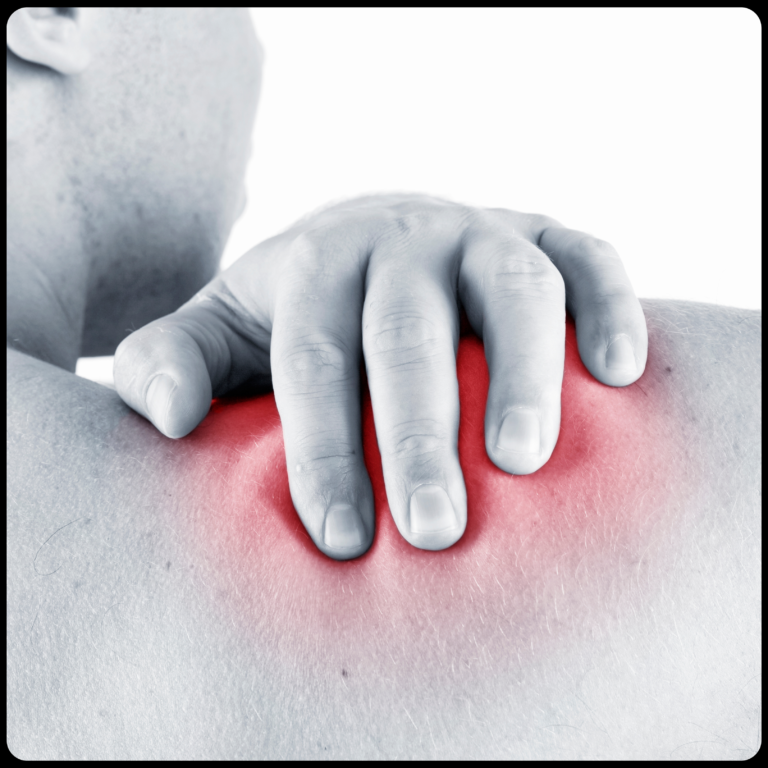
Die Frozen Shoulder, auch als adhäsive Kapsulitis bekannt, führt zu Schmerzen und Bewegungseinschränkungen im Schultergelenk, oft bei Menschen mittleren und höheren Alters (Nakandala et al., 2021). Die Gelenkkapsel verdickt sich und zieht sich zusammen aufgrund einer unbekannten Entzündung, die Fibroblasten vermehrt (Katthagen et al., 2012). Der Krankheitsverlauf variiert: Einige Patienten erholen sich innerhalb weniger Monate bis drei Jahren, andere können bis zu sieben Jahre beeinträchtigt sein (Nakandala et al., 2021; Cho et al., 2019).
Wer leidet darunter und welche Auswirkungen hat es?
Schätzungsweise 2-3% der Allgemeinbevölkerung sind betroffen, meist im Alter von 40-70 Jahren. Frauen und die nicht-dominante Hand sind häufiger betroffen. Innerhalb von fünf Jahren kann die Erkrankung bei 17% der Patienten die andere Schulter betreffen und in 14% der Fälle sind beide Schultern betroffen. Eine erneute Erkrankung derselben Schulter ist selten (Nakandala et al., 2021).
Einteilung der Frozen Shoulder
Es gibt zwei Typen: die primäre (idiopathische) und die sekundäre Frozen Shoulder, letztere verursacht durch Risikofaktoren wie Diabetes oder Schilddrüsenfehlfunktionen. Der Krankheitsverlauf wird in vier Phasen eingeteilt: Entzündungs-, Erfrierungs-, Gefrier- und Auftauphase, jede mit charakteristischen Symptomen und Dauer (Nakandala et al., 2021).
Diagnose
Die Diagnose ist schwierig und erfordert ein ausführliches Gespräch und Bildgebung, oft ein MRT, um die verdickte Kapsel und umliegende Bänder sichtbar zu machen (Katthagen et al., 2012). Eine Leitlinie für Physiotherapeuten von Vermeulen et al. (2017) umfasst Inspektion, Palpation und Funktionsmessung.
Behandlung
Die Frozen Shoulder ist meist selbstlimitierend und dauert ein bis drei Jahre, manchmal länger (Vermeulen et al., 2017). Behandlungsmethoden umfassen Kortikosteroidinjektionen, orale Medikamente, Elektrotherapie und physiotherapeutische Maßnahmen wie Dehnungsübungen und Gelenkmobilisation. Medikamente, besonders in Kombination mit Physiotherapie, sind wirksam (Chan et al., 2017). Kortisonspritzen lindern Schmerzen in der Anfangsphase, verbessern jedoch nicht die Beweglichkeit (Jain & Sharma, 2014; Challoumas et al., 2020).
Physiotherapie zeigt positive Effekte auf Schmerzlinderung und Beweglichkeit (Chan et al., 2017; Nakandala et al., 2021; Russell et al., 2014; Jain & Sharma, 2014). Eine stadiengerechte Behandlung und Aufklärung über den natürlichen Verlauf sind effektiv (Chan et al., 2017; Cavalleri et al., 2020). In den verschiedenen Stadien werden unterschiedliche Übungen empfohlen: sanfte Dehnungen in Phase eins, Kräftigungsübungen in Phase zwei und drei, und intensivere Übungen in Phase vier (Chan et al., 2017; Nakandala et al., 2021).
Ergänzende Maßnahmen
Elektrotherapie und Stoßwellentherapie allein zeigen keine nachhaltigen positiven Effekte (Nakandala et al., 2021; Jain & Sharma, 2014). Passive Bewegungen werden zur kurzfristigen Schmerzlinderung empfohlen, verbessern jedoch nicht die Beweglichkeit (Jain & Sharma, 2014).
Was ist für dich wichtig?
Verständnis für den natürlichen Verlauf und angemessene Übungen sind wichtig. Die Reaktion der Schulter auf Übungen sollte anhand der 24-Stunden-Regel bewertet werden. Negative Reaktionen erfordern eine Reduktion der Intensität, während keine negativen Reaktionen eine allmähliche Steigerung der Intensität ermöglichen. Dein Therapeut sollte die Balance zwischen Übungen und Belastbarkeit überwachen und regelmäßig evaluieren (Vermeulen et al., 2017).
Take-Home-Massage
Verzweifle nicht an den Symptomen der Frozen Shoulder. Geduld und passende Übungen für Beweglichkeit und Kräftigung sind entscheidend. Wir unterstützen dich in der Physiotherapie gerne mit einem auf deine Symptome und Ziele angepassten Übungsprogramm.
Dein DK Sports & Physio Team aus der Karlsruher Oststadt
Den ausführlichen Artikel findest du in unserer DK Academy.
Wir geben Physiotherapeuten, Trainern und allen Wissbegierigen einen sachlichen Einblick in die Physiotherapie und helfen so die Rehabilitation und das Training nach Verletzungen oder Beschwerden effizienter zu gestalten.
Sichere dir vollen Zugriff auf unsere Rehab Live Sessions, exklusive Review- und Blogartikel, Simple Tipps und Infografiken.

Du benötigst Physiotherapie im Raum Karlsruhe? Dann sind wir gerne für dich da und unterstützen dich!
Dein DK Sports & Physio Team aus der Karlsruher Oststadt
Unsere weiteren Blog-Artikel


Was manuelle Lymphdrainage (nicht) kann

Gelenkgeräusche – muss man sich Gedanken machen?
Seitlicher Hüftschmerz Update und Deep-Dive

Faszinierend oder fast nicht belegt – Der Faszien-Hype kritisch betrachtet

Von Eisbädern bis Foam Rolling: Was hilft wirklich gegen Muskelkater?

Kreuzbandrehabilitation – Wie lange brauche ich die Unterarmgehstützen?
Wie schief bin ich eigentlich und ist das schlimm?
Literaturverzeichnis:
Chan, H., Pua, P. & How, C. (2017). Physical therapy in the management of frozen shoulder. Singapore Medical Journal, 58(12), 685–689. https://doi.org/10.11622/smedj.2017107
Cavalleri, E., Servadio, A., Berardi, A., Tofani, M. & Galeoto, G. (2020). The Effectiveness of Physiotherapy in Idiopathic or Primary Frozen Shoulder: a Systematic Review and Meta-Analysis. Muscle Ligaments and Tendons Journal, 10(01), 24. https://doi.org/10.32098/mltj.01.2020.04
Challoumas, D., Biddle, M., McLean, M. & Millar, N. L. (2020). Comparison of Treatments for Frozen Shoulder. JAMA Network Open, 3(12), e2029581. https://doi.org/10.1001/jamanetworkopen.2020.29581
Cho, C. H., Bae, K. C. & Kim, D. H. (2019). Treatment Strategy for Frozen Shoulder. Clinics in Orthopedic Surgery, 11(3), 249. https://doi.org/10.4055/cios.2019.11.3.249
Jain, T. K. & Sharma, N. K. (2014). The effectiveness of physiotherapeutic interventions in treatment of frozen shoulder/adhesive capsulitis: A systematic review. Journal of Back and Musculoskeletal Rehabilitation, 27(3), 247–273. https://doi.org/10.3233/bmr-130443
Katthagen, J., Jensen, G., Voigt, C. & Lill, H. (2012). Schultersteife. Der Unfallchirurg, 115(6), 527–540. https://doi.org/10.1007/s00113-012-2234-8
Nakandala, P., Nanayakkara, I., Wadugodapitiya, S. & Gawarammana, I. (2021). The efficacy of physiotherapy interventions in the treatment of adhesive capsulitis: A systematic review. Journal of Back and Musculoskeletal Rehabilitation, 34(2), 195–205. https://doi.org/10.3233/bmr-200186
Russell, S., Jariwala, A., Conlon, R., Selfe, J., Richards, J. & Walton, M. (2014). A blinded, randomized, controlled trial assessing conservative management strategies for frozen shoulder. Journal of Shoulder and Elbow Surgery, 23(4), 500–507. https://doi.org/10.1016/j.jse.2013.12.026
Tang, H. Y., Wei, W., Yu, T. & Zhao, Y. (2019). Physical therapy for the treatment of frozen shoulder. Medicine, 98(32), e16784. https://doi.org/10.1097/md.0000000000016784
Vermeulen HM, Schuitemaker R, Hekman KMC, Burg DH van der, Struyf F. De SNN Praktijkrichtlijn Frozen Shoulder voor fysiotherapeuten 2017. Schoudernetwerken Nederland, maart 2017: http://www.schoudernetwerk.nl/page/richtlijn-frozen-shoulder-2017