Schambeinentzündung – Was ist es und wie kriegt man es in den Griff?
Was ist eine Schambeinentzündung?
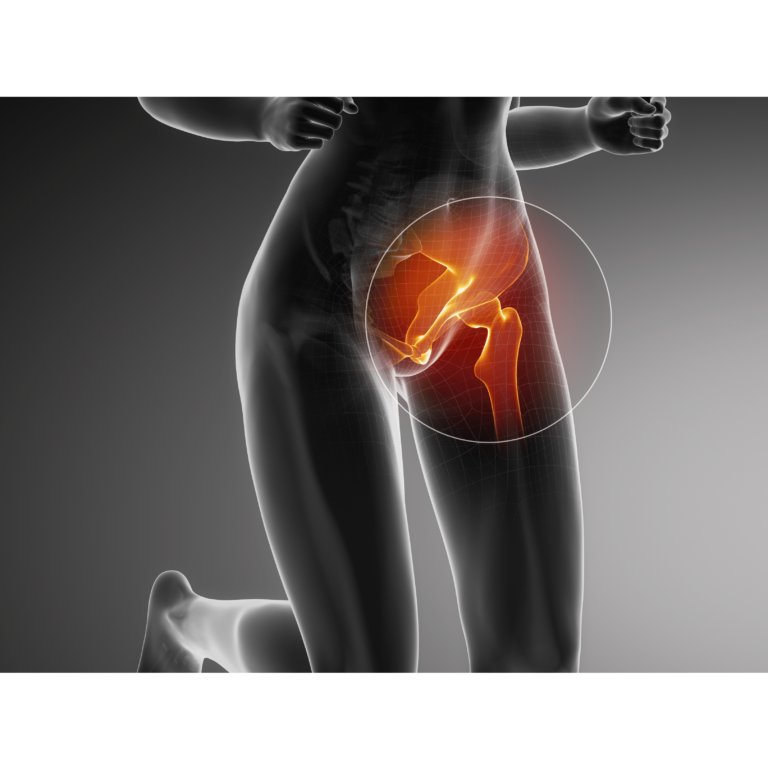
Die Schambeinentzündung (Osteitis pubis, OP) ist eine nicht infektiöse, chronische Entzündung der Schambeinfuge und umliegender Weichteile, die zu Leisten- oder Unterbauchschmerzen führt. Ihre genaue Ursache ist noch nicht vollständig geklärt, wird aber häufig mit Überbeanspruchung der Schambeinfuge in Verbindung gebracht (Giai Via et al., 2018; Lynch et al., 2017). Betroffene klagen oft über schleichend einsetzende Schmerzen, besonders bei schnellen Hüftbewegungen oder beim Dehnen der Adduktoren (Angoules, 2015).
Wer ist betroffen?
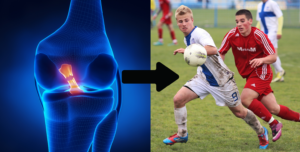
Die Inzidenz bei Sportlern liegt zwischen 0,5 % und 8 %, bei männlichen Fußballspielern sogar bei 10 % bis 18 % pro Jahr (Giai Via et al., 2018). Studien zeigen, dass Schambeinentzündungen vor allem bei Fußballern, Hockeyspielern und Rugbyspielern auftreten (Gabbe et al., 2009). In einer MRT-Studie wurde bei 9,3 % der untersuchten Sportler eine isolierte Schambeinentzündung festgestellt, oft in Verbindung mit Mikrorupturen der Adduktoren (Weber et al., 2013). Männer sind häufiger betroffen als Frauen, was auf die unterschiedliche sportliche Betätigung zurückzuführen sein könnte. Auch ein Hüftimpingement (FAI) kann das Risiko einer Schambeinentzündung erhöhen (Economopoulos et al., 2013; Saito et al., 2019).
Wie kriegt man sie in den Griff?
Die Behandlung der Schambeinentzündung umfasst konservative und chirurgische Optionen. Vorrangig ist die konservative Behandlung, die Ruhe, Medikation und eine progressive Physiotherapie einschließt. Es gibt kein Standardprotokoll, was zu unterschiedlichen Behandlungsergebnissen führt (Hiti et al., 2011). Die konservative Behandlung kann sechs Monate oder länger dauern, die meisten Sportler sind jedoch nach drei Monaten wieder fit (Giai Via et al., 2018). Nur etwa 5 % bis 10 % der Athleten benötigen eine Operation (Lynch et al., 2017).
Übungen aus der Rehabilitation
In der Rehabilitation werden Übungen wie Hip Circles, Sliders, Side Lying Adduction und Mini Band Hip Flex eingesetzt. Diese Übungen müssen an die individuelle Situation angepasst und progressiv gesteigert werden.
Fazit
Leistenschmerzen bei Sportlern können die Aktivität vorübergehend einschränken. Bei einer Schambeinentzündung ist Geduld und eine kontinuierliche, angepasste Physiotherapie entscheidend, um die Athleten wieder zurück zum Sport zu bringen.
Dein DK Sports & Physio Team aus der Karlsruher Oststadt
Den ausführlichen Artikel findest du in unserer DK Academy.
Wir geben Physiotherapeuten, Trainern und allen Wissbegierigen einen sachlichen Einblick in die Physiotherapie und helfen so die Rehabilitation und das Training nach Verletzungen oder Beschwerden effizienter zu gestalten.
Sichere dir vollen Zugriff auf unsere Rehab Live Sessions, exklusive Review- und Blogartikel, Simple Tipps und Infografiken.

Du benötigst Physiotherapie im Raum Karlsruhe? Dann sind wir gerne für dich da und unterstützen dich!
Dein DK Sports & Physio Team aus der Karlsruher Oststadt
Unsere weiteren Blog-Artikel


Was manuelle Lymphdrainage (nicht) kann

Gelenkgeräusche – muss man sich Gedanken machen?
Seitlicher Hüftschmerz Update und Deep-Dive

Faszinierend oder fast nicht belegt – Der Faszien-Hype kritisch betrachtet

Von Eisbädern bis Foam Rolling: Was hilft wirklich gegen Muskelkater?

Kreuzbandrehabilitation – Wie lange brauche ich die Unterarmgehstützen?