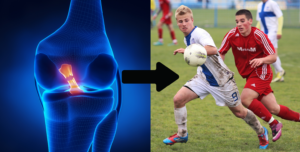
Meniskusverletzungen sind häufige Knieprobleme, die mit zunehmendem Alter häufiger auftreten. Diese Verletzungen können sowohl durch altersbedingte Verschleißerscheinungen als auch durch akute Traumata verursacht werden. Die Symptome variieren von leichten Beschwerden bis hin zu starken Schmerzen und Funktionsbeeinträchtigungen, einschließlich eines mechanischen Blockadegefühls während der Bewegung. Es gibt eine gängige Einteilung von Meniskusrisse in degenerative und traumatische, jedoch zeigen aktuelle Studien, dass diese Unterteilung nicht immer klar ist, da auch bei akuten Verletzungen degenerative Veränderungen vorliegen können.
Anatomische Grundlagen und Verletzungsmuster
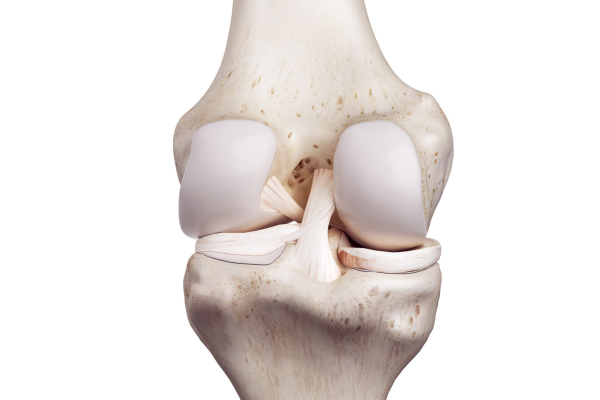
Die Menisken sind halbmondförmige Knorpelscheiben, die zwischen Ober- und Unterschenkelknochen im Kniegelenk sitzen. Sie dienen als Stoßdämpfer und tragen zur Stabilität des Knies bei. Unterschiede zwischen dem Innen- und Außenmeniskus bestehen in ihrer Beweglichkeit und Verankerung im Kniegelenk. Der Innenmeniskus ist fester mit dem Innenband verbunden, während der Außenmeniskus beweglicher ist. Meniskusrisse können an verschiedenen Stellen auftreten, wobei die Größe und Stabilität des Risses eine Rolle für die Behandlung und Rehabilitation spielen.
Rehabilitationsphasen nach Meniskusoperation
Die Rehabilitation nach einer Meniskusoperation ist entscheidend für eine erfolgreiche Genesung. Sherman et al. haben eine 4-Phasen-Rehabilitationsrichtlinie für einfache Meniskusverletzungen entwickelt. In der ersten Phase liegt der Fokus auf der Reduzierung von Schwellungen, Schmerzkontrolle und der Wiederherstellung der Quadricepsfunktion. In den folgenden Phasen werden die Beweglichkeit des Knies schrittweise verbessert und sportartspezifische Übungen eingeführt. Die Rückkehr zum Sport erfolgt erst, wenn die Funktionalität und Belastbarkeit des Knies wiederhergestellt sind.
Operative vs. Konservative Behandlung
Eine Meniskusoperation wird oft als Lösung angesehen, ist jedoch nicht immer notwendig. Eine konservative Therapie kann bei degenerativen Meniskusrissen genauso effektiv sein. Eine Studie aus Dänemark empfiehlt eine 3-monatige konservative Therapie vor einer Operation. Auch bei akuten Verletzungen zeigen Studien, dass eine frühzeitige Operation nicht immer überlegen ist. Vielmehr sollten individuelle Faktoren und die Funktionalität des Knies berücksichtigt werden, um die beste Behandlungsmethode zu wählen.
Rückkehr zum Sport und Langzeitergebnisse
Die meisten Patienten können nach einer Meniskusoperation erfolgreich zum Sport zurückkehren, jedoch kann dies je nach Art der Verletzung und individuellen Faktoren variieren. Die Rückkehr zum Sport erfolgt in der Regel innerhalb von 4 bis 6 Monaten, kann aber bei komplexen Rissen länger dauern. Langzeitstudien zeigen gute Langzeitergebnisse, aber auch das Risiko einer erneuten Verletzung sollte berücksichtigt werden.
Fazit
Die Rehabilitation und Behandlung von Meniskusverletzungen erfordert eine individuelle Herangehensweise. Sowohl operative als auch konservative Behandlungsmethoden können erfolgreich sein, abhängig von der Art der Verletzung und den Bedürfnissen des Patienten. Eine umfassende Rehabilitation ist entscheidend für eine erfolgreiche Genesung und Rückkehr zum Sport.
Dein DK Sports & Physio Team aus der Karlsruher Oststadt
Den ausführlichen Artikel findest du in unserer DK Academy.
Wir geben Physiotherapeuten, Trainern und allen Wissbegierigen einen sachlichen Einblick in die Physiotherapie und helfen so die Rehabilitation und das Training nach Verletzungen oder Beschwerden effizienter zu gestalten.
Sichere dir vollen Zugriff auf unsere Rehab Live Sessions, exklusive Review- und Blogartikel, Simple Tipps und Infografiken.

Du benötigst Physiotherapie im Raum Karlsruhe? Dann sind wir gerne für dich da und unterstützen dich!
Dein DK Sports & Physio Team aus der Karlsruher Oststadt
Unsere weiteren Blog-Artikel


Was manuelle Lymphdrainage (nicht) kann

Gelenkgeräusche – muss man sich Gedanken machen?
Seitlicher Hüftschmerz Update und Deep-Dive

Faszinierend oder fast nicht belegt – Der Faszien-Hype kritisch betrachtet

Von Eisbädern bis Foam Rolling: Was hilft wirklich gegen Muskelkater?

Kreuzbandrehabilitation – Wie lange brauche ich die Unterarmgehstützen?
Wie schief bin ich eigentlich und ist das schlimm?
Quellenangaben:
Eitzen, I., Grindem, H., Nilstad, A., Moksnes, H. & Risberg, M. A. (2016). Quantifying Quadriceps Muscle Strength in Patients With ACL Injury, Focal Cartilage Lesions, and Degenerative Meniscus Tears. Orthopaedic Journal of Sports Medicine, 4(10), 232596711666771. https://doi.org/10.1177/2325967116667717
Eitzen, I., Eitzen, T. J., Holm, I., Snyder-Mackler, L. & Risberg, M. A. (2010). Anterior Cruciate Ligament—Deficient Potential Copers and Noncopers Reveal Different Isokinetic Quadriceps Strength Profiles in the Early Stage after Injury. The American Journal of Sports Medicine, 38(3), 586–593. https://doi.org/10.1177/0363546509349492
Alvarez-Diaz, P., Alentorn-Geli, E., Llobet, F., Granados, N., Steinbacher, G. & Cugat, R. (2014). Return to play after all-inside meniscal repair in competitive football players: a minimum 5-year follow-up. Knee Surgery, Sports Traumatology, Arthroscopy, 24(6), 1997–2001. https://doi.org/10.1007/s00167-014-3285-x
Giuffrida A, Di Bari A, Falzone E, Iacono F, Kon E, Marcacci M, Gatti R, Di Matteo B. Conservative vs. surgical approach for degenerative meniscal injuries: a systematic review of clinical evidence. Eur Rev Med Pharmacol Sci. 2020 Mar;24(6):2874-2885. doi: 10.26355/eurrev_202003_20651. PMID: 32271405.
Logan, M., Watts, M., Owen, J. & Myers, P. (2009). Meniscal Repair in the Elite Athlete. The American Journal of Sports Medicine, 37(6), 1131–1134. https://doi.org/10.1177/0363546508330138
Horga, L. M., Hirschmann, A. C., Henckel, J., Fotiadou, A., Di Laura, A., Torlasco, C., D’Silva, A., Sharma, S., Moon, J. C. & Hart, A. J. (2020). Prevalence of abnormal findings in 230 knees of asymptomatic adults using 3.0 T MRI. Skeletal Radiology, 49(7), 1099–1107. https://doi.org/10.1007/s00256-020-03394-z
Eberbach, H., Zwingmann, J., Hohloch, L., Bode, G., Maier, D., Niemeyer, P., Südkamp, N. P. & Feucht, M. J. (2017). Sport-specific outcomes after isolated meniscal repair: a systematic review. Knee Surgery, Sports Traumatology, Arthroscopy, 26(3), 762–771. https://doi.org/10.1007/s00167-017-4463-4
Wesdorp, M. A., Eijgenraam, S. M., Meuffels, D. E., Bierma-Zeinstra, S. M., Kleinrensink, G. J., Bastiaansen-Jenniskens, Y. M. & Reijman, M. (2020). Traumatic Meniscal Tears Are Associated With Meniscal Degeneration. The American Journal of Sports Medicine, 48(10), 2345–2352. https://doi.org/10.1177/0363546520934766
Alberto Giuffrida, A Di Bari, E Falzone, Francesco Iacono, Elizaveta Kon, M. Marcacci, R Gatti & Berardo Di Matteo. (2020). Conservative vs. surgical approach for degenerative meniscal injuries: a systematic review of clinical evidence. European Review for Medical and Pharmacological Sciences, 24(6), 2874–2885. https://doi.org/10.26355/eurrev_202003_20651
Progression Models in Resistance Training for Healthy Adults. (2009). Medicine & Science in Sports & Exercise, 41(3), 687–708. https://doi.org/10.1249/mss.0b013e3181915670
Willinger, L., Herbst, E., Diermeier, T., Forkel, P., Woertler, K., Imhoff, A. B. & Achtnich, A. (2018). High short-term return to sports rate despite an ongoing healing process after acute meniscus repair in young athletes. Knee Surgery, Sports Traumatology, Arthroscopy, 27(1), 215–222. https://doi.org/10.1007/s00167-018-5335-2
Sherman, S. L., DiPaolo, Z. J., Ray, T. E., Sachs, B. M. & Oladeji, L. O. (2020). Meniscus Injuries. Clinics in Sports Medicine, 39(1), 165–183. https://doi.org/10.1016/j.csm.2019.08.004
Skou, S. T., Hölmich, P., Lind, M., Jensen, H. P., Jensen, C., Garval, M. & Thorlund, J. B. (2022). Early Surgery or Exercise and Education for Meniscal Tears in Young Adults. NEJM Evidence, 1(2). https://doi.org/10.1056/evidoa2100038
Van Arkel, E. R. A., Koëter, S., Rijk, P. C., Van Tienen, T. G., Vincken, P. W. J., Segers, M. J. M., Van Essen, B., Van Melick, N., & Stegeman, B. H. (2021). Dutch Guideline on Knee Arthroscopy Part 1, the meniscus: a multidisciplinary review by the Dutch Orthopaedic Association. Acta orthopaedica, 92(1), 74–80. https://doi.org/10.1080/17453674.2020.1850086