Die untere Extremität ist mit 70% die am häufigsten betroffene Körperregion durch Sportverletzungen und Überlastungsschäden. Nach Knie- und Sprunggelenk spielt danach die Leistenregion eine Rolle. Das jährliche vorkommen von Leistenschmerzen bei Fußballspielern variiert zwischen 5% und 18% (Ezechieli, 2019).
- Was ist ein Hüftimpingement und wie entsteht es?
- Wer leidet darunter und wie wird das Hüftimpingement eingeteilt?
- Welche Auswirkungen hat es?
- Wie wird das Hüftimpingement diagnostiziert?
- Wie behandelt man das Hüftimpingement?
- Muss das Hüftimpingement immer symptomatisch sein?
- Take-Home-Massage

1. Was ist ein Hüftimpingement und wie entsteht es?
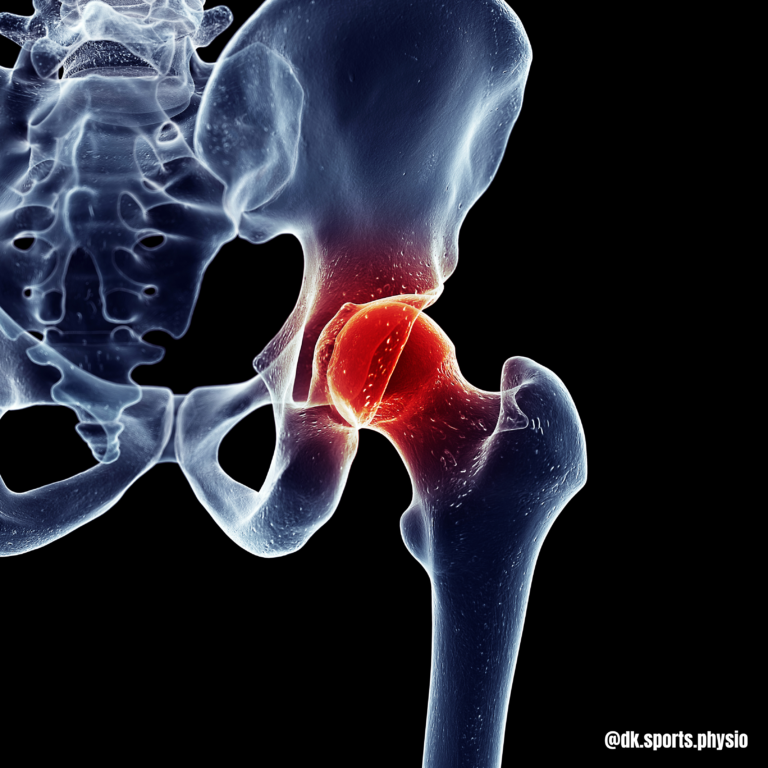
Das femoroacetabulare Impingement (FAI) wird zunehmend als pathologische Veränderung der Hüfte bei Athleten diagnostiziert. Es geht mit einer Enge zwischen proximalem Femur (Hüftkopf) und Acetabulumrand (Hüftpfanne) einher (Ezechieli, 2019). Bis Anfang der 2000er Jahre war wenig über die Erkrankung bekannt. Das FAI entsteht meistens durch knöcherne Veränderungen der beteiligten Gelenkpartner, entweder des Hüftkopfes („Cam“) oder der Hüftpfanne („pincer“). Beide Formen werden im nächsten Punkt beschrieben (Lindman et al., 2021, Menge & Truex, 2018, Tranovich et al., 2014).
2. Wer leidet darunter und wie wird das Hüftimpingement eingeteilt?
Das FAI tritt häufiger bei jungen aktiven Menschen auf. Allgemein stieg die Häufigkeit der Erkrankung (54,4 pro 100.000) und auch der Operationen zwischen 2000 und 2016. Bei Frauen war die Inzidenz höher als bei Männern (Hale et al., 2020).
Man unterteilt bei dem FAI, wie im ersten Abschnitt angedeutet, zwei Typen. Den „cam-type“ und den „pincer-type“. Beim „cam-type“ kommt es zur Veränderung des Hüftkopfes und damit bei beispielsweise Flexion (Beugung) oder Innenrotation zu Scherkräften zwischen Hüftkopf und Pfanne.
Der „pincer-type“ wird auf Deutsch auch Beiszangentyp genannt. Der Name kommt daher, dass die Hüftpfanne (Acetabulum) durch eine knöcherne Veränderung den Hüftkopf übermäßig überdacht.


3. Welche Auswirkungen hat es?
Ein Hüft-Impingement kann sowohl bei jüngeren als auch bei älteren Menschen vorkommen. Oftmals wird es sogar gar nicht bemerkt und verläuft asymptomatisch. Allerdings können mit dem Zustand auch Bewegungseinschränkungen und Schmerzen einhergehen und so Aktivitäten des Alltags oder Sportler in ihrer Leistungsfähigkeit beeinträchtigen. Diese Einschränkungen finden sich beispielsweise beim Fußball häufig in endgradigen Schussbewegungen, beim Hürdenlauf beim Nachziehen des Spielbeines und beim Bodenturnen beim Spagat (Ezechieli, 2019, Lindman et al., 2021).
4. Wie wird das Hüftimpingement diagnostiziert?
In der Leistenregion liegen einige anatomischen Strukturen, welche Schmerzen mitverursachen können. Es erfordert eine ausführliche Diagnostik, sodass zwischen folgenden Strukturen differenziert werden kann: Hüftgelenk, Muskelansätze, Leistenkanal, Bauchwand und andere. Außerdem zeigt sich in der Klinik selten ein Typ isoliert, meist treten sie in einer Kombination auf. Sie verteilen sich etwa in 20% reiner „cam-type“, 10% reiner „pincer-type“ und circa 70% kombinierte Formen (Ezechieli, 2019).
Die klinische Untersuchung besteht aus einem Gespräch, der körperlichen Untersuchung und der ärztlichen Bildgebung. Im Gespräch werden unter anderem der Verlauf, Vorerkrankungen und Leitsymptome erfragt. Typisch für die Erkrankung sind Leistenschmerzen (88%). Patienten können die Schmerzen oft bestimmten Bewegungen zuordnen, häufig Beugungs- und Innenrotationsbewegungen der Hüfte. Zwangshaltungen wie langes sitzen und Autofahren oder auch lange Belastungsphasen wie langes Wandern können die Symptome verschlechtern.

Bei der physiotherapeutischen Untersuchung der Beweglichkeit kann eine Einschränkung der Innenrotation und weniger der Beugung und Abspreizung auftreten. Provokationstests helfen, die Diagnose zu sichern. Die bildgebende Diagnostik wird mit dem Röntgen anhand einer Beckenübersichtsaufnahme und einer Aufnahme der Hüfte durchgeführt. Für eine Beurteilung des Labrums (Gelenklippe) oder des Gelenkknorpels wird eine Kernspintomographie (MRT) durchgeführt (Ezechieli, 2019, Shaw, 2017).

5. Wie behandelt man das Hüftimpingement?
Das FAI kann sowohl konservativ als auch operativ behandelt werden. Zu den konservativen Maßnahmen zählt unter anderem die medikamentöse Behandlung beispielsweise mit Schmerz- und Entzündungshemmern und die Physiotherapie. Ziele in der Physiotherapie sind die Kräftigung von Rumpf und Beinen und die Verbesserung der Beweglichkeit und Funktion (Samora et al., 2011).
Mok et al. (2021) verglichen die Ergebnisse der operativen Arthroskopie und der konservativen Behandlung. Beide Gruppen verbesserten signifikant die Beschwerden der Probanden. Bezogen auf die Sportfunktion konnten keine signifikanten Unterschiede der Gruppen festgestellt werden. Die Hüftoperation zeigte eine deutlichere Verbesserung in den Aktivitäten des täglichen Lebens und der Lebensqualität. Schwabe et al. (2020) verglichen die Effekte von Physiotherapie und Operation innerhalb eines Zeitraumes von acht bis vierundzwanzig Monaten. Es verbesserten sich ebenfalls beide Gruppen über den Zeitraum der Untersuchung. Bezüglich der Aktivitäten des täglichen Lebens war die Operationsgruppe leicht überlegen. Es ist zu hinterfragen wie aussagekräftig die Ergebnisse sind, da unterschiedliche konservative Maßnahmen in den Studien durchgeführt wurden und diese schwerer zu standardisieren sind als die operativen Maßnahmen. Weitere Vergleiche der Maßnahmen kommen zu ähnlichen Ergebnissen, Griffin et al. (2018) weisen zusätzlich auf das Infektionsrisiko bei der operativen Maßnahme hin, welches individuell mit den Patienten den Vorteilen gegenüber abzuwägen ist.
In Einzelfällen kann eine operative Maßnahme erforderlich sein, um die vollständige Rückkehr zur Aktivität zu ermöglichen. Als operative Therapie wird meist eine minimalinvasive Arthroskopie durchgeführt. In seltenen Fällen muss eine Operation mit Knochenumstellung durchgeführt werden (Yang et al., 2021). Nach der Operation spielt die Rehabilitation und die Belastungssteigerung bis zum Wiedereinstieg in den Mannschaftssport eine große Rolle. Ein individuell abgestimmtes Behandlungs- und Rehabilitationsprogramm verbessert die Ergebnisse nach der Arthroskopie (Bennell et al., 2017).
Im Folgenden seht ihr ein paar Übungsbeispiele zur Verbesserung der Beweglichkeit und Funktion bei FAI.
Kobra
Mule Kick
Hip Alternating Rotation
Hip Mobility
Air Squat
Side Lying Hip Abduction

6. Muss das Hüftimpingement immer Beschwerden machen?
In einer Untersuchung von älteren Männern, konnte festgestellt werden, dass es sich bei dem FAI um eine anatomische Veränderung handelt, die nicht immer mit Symptomen verbunden ist. Das wirft die Frage auf inwieweit Alter, Aktivität und andere Faktoren dazu beitragen, dass es zu einer symptomatischen Erkrankung wird (Nardo et al., 2015). Van Houcke et al. (2015) kamen zu ähnlichen Ergebnissen. Sie untersuchten das Vorkommen von FAI bei zwei unterschiedlichen Bevölkerungsgruppen, jeweils ohne Beschwerden. In beiden Gruppen konnten tatsächlich anatomische Veränderungen im Sinne eines FAI radiologisch festgestellt werden. In einer systematischen Übersichtsarbeit mit 26 eingeschlossenen Studien mit über 2000 Probanden, wurden die oben dargestellten Ergebnisse ebenfalls bei jüngeren Menschen bestätigt (Durchschnittsalter 25). Die Prävalenz des asymptomatischen „cam-type“ lag bei der Untersuchung bei 37%, die beim „pincer-type“ bei 67%. Schlussfolgernd sind Veränderungen des FAI häufig. Der Zusammenhang von Anamnese, klinischer Untersuchung und Bildgebung sollte sorgfältig analysiert werden (Frank et al., 2015).
7. Take-Home-Massage
Das FAI ist noch eine relativ „neue“ Erkrankung (wenn man es überhaupt immer Erkrankung nennen sollte) und weist Schwierigkeiten bei der Diagnose auf. Es kann dich in deiner Leistungsfähigkeit im Alltag oder im Sport beeinträchtigen. Eine auf dich abgestimmte Rehabilitation, sowohl als konservative Versorgung, als auch nach einer Operation ist essentiell, um deine persönlichen Ziele wieder erreichen zu können.
Wir unterstützen dich dabei gerne auf deinem Weg. Dein DK Sports & Physio – Team aus der Karlsruher Oststadt.
Quellenangaben:
Bennell, K. L., Spiers, L., Takla, A., O’Donnell, J., Kasza, J., Hunter, D. J. & Hinman, R. S. (2017). Efficacy of adding a physiotherapy rehabilitation programme to arthroscopic management of femoroacetabular impingement syndrome: a randomised controlled trial (FAIR). BMJ Open, 7(6), e014658. https://doi.org/10.1136/bmjopen-2016-014658
Ezechieli, M. (2019). Das femoroacetabuläre Impingement beim Sportler. Sports Orthopaedics and Traumatology, 35(2), 146–153. https://doi.org/10.1016/j.orthtr.2019.04.053
Frank, J. M., Harris, J. D., Erickson, B. J., Slikker, W., Bush-Joseph, C. A., Salata, M. J. & Nho, S. J. (2015). Prevalence of Femoroacetabular Impingement Imaging Findings in Asymptomatic Volunteers: A Systematic Review. Arthroscopy: The Journal of Arthroscopic & Related Surgery, 31(6), 1199–1204. https://doi.org/10.1016/j.arthro.2014.11.042
Griffin, D., Dickensen, E., Hobson, R., Realpe, A., Parsons, N., Achana, F., Smith, J., Griffin, J., Hutchinson, C., Petrou, S., Wall, P., Donovan, J. & Foster, N. (2018). Hip arthroscopy compared to best conservative care for the treatment of femoroacetabular impingement syndrome: a randomised controlled trial (UK FASHIoN). Osteoarthritis and Cartilage, 26, S24–S25. https://doi.org/10.1016/j.joca.2018.02.065
Hale, R. F., Melugin, H. P., Zhou, J., LaPrade, M. D., Bernard, C., Leland, D., Levy, B. A. & Krych, A. J. (2020). Incidence of Femoroacetabular Impingement and Surgical Management Trends Over Time. The American Journal of Sports Medicine, 49(1), 35–41. https://doi.org/10.1177/0363546520970914
Lindman, I., Nikou, S., ÖHlin, A., Senorski, E. H., Ayeni, O., Karlsson, J. & Sansone, M. (2021). Evaluation of outcome reporting trends for femoroacetabular impingement syndrome- a systematic review. Journal of Experimental Orthopaedics, 8(1). https://doi.org/10.1186/s40634-021-00351-0
Menge, T. J. & Truex, N. W. (2018). Femoroacetabular impingement: a common cause of hip pain. The Physician and Sportsmedicine, 46(2), 139–144. https://doi.org/10.1080/00913847.2018.1436844
Mok, T., He, Q., Teng, Q., Sin, T., Wang, H., Zha, Z., Zheng, X., Pan, J., Hou, H. & Li, J. (2021). Arthroscopic Hip Surgery versus Conservative Therapy on Femoroacetabular Impingement Syndrome: A Meta‐Analysis of RCTs. Orthopaedic Surgery, 13(6), 1755–1764. https://doi.org/10.1111/os.13099
Samora, J. B., Ng, V. Y. & Ellis, T. J. (2011). Femoroacetabular Impingement: A Common Cause of Hip Pain in Young Adults. Clinical Journal of Sport Medicine, 21(1), 51–56. https://doi.org/10.1097/jsm.0b013e318205dfde
Shaw (2017): Femoroacetabular Impingement Syndrome: A Cause of Hip Pain in Adolescents and Young Adults 114(4): 299–302
Schwabe, M. T., Clohisy, J. C., Cheng, A. L., Pascual-Garrido, C., Harris-Hayes, M., Hunt, D. M., Harris, M. D., Prather, H. & Nepple, J. J. (2020). Short-term Clinical Outcomes of Hip Arthroscopy Versus Physical Therapy in Patients With Femoroacetabular Impingement: A Systematic Review and Meta-analysis of Randomized Controlled Trials. Orthopaedic Journal of Sports Medicine, 8(11), 232596712096849. https://doi.org/10.1177/2325967120968490
Tranovich, M. J., Salzler, M. J., Enseki, K. R. & Wright, V. J. (2014). A Review of Femoroacetabular Impingement and Hip Arthroscopy in the Athlete. The Physician and Sportsmedicine, 42(1), 75–87. https://doi.org/10.3810/psm.2014.02.2050
van Houcke, J., Yau, W. P., Yan, C. H., Huysse, W., Dechamps, H., Lau, W. H., Wong, C. S., Pattyn, C. & Audenaert, E. A. (2015). Prevalence of Radiographic Parameters Predisposing to Femoroacetabular Impingement in Young Asymptomatic Chinese and White Subjects. The Journal of Bone and Joint Surgery, 97(4), 310–317. https://doi.org/10.2106/jbjs.m.01538
Yang, H., You, M., Li, Y., Li, T., Qin, T. & Chen, G. (2021). Hip Arthroscopy for Femoracetabular Impingement in China: A Review and Meta‐Analysis. Orthopaedic Surgery, 13(6), 1721–1729. https://doi.org/10.1111/os.13105
Nardo, L., Parimi, N., Liu, F., Lee, S., Jungmann, P. M., Nevitt, M. C., Link, T. M. & Lane, N. E. (2015). Femoroacetabular Impingement: Prevalent and Often Asymptomatic in Older Men: The Osteoporotic Fractures in Men Study. Clinical Orthopaedics & Related Research, 473(8), 2578–2586. https://doi.org/10.1007/s11999-015-4222-0

David Kunzmann
Ich bin David Kunzmann, Sportphysiotherapeut, Personal-Trainer und Geschäftsführer der DK Sports & Physio GmbH i.G.. Ich manage und optimiere die Rehabilitation und Leistungsfähigkeit von Leistungssportlern & aktiven Erwachsenen.

Marco Willy
Ich bin Marco Willy, Physiotherapeut und Personal-Trainer. Ich manage und optimiere die Rehabilitation und Leistungsfähigkeit von Leistungssportlern & aktiven Erwachsenen.

Lea Schütt
Ich bin Lea Schütt, Physiotherapeut und Personal-Trainerin. Ich manage und optimiere die Rehabilitation und Leistungsfähigkeit von Leistungssportlern & aktiven Erwachsenen.
Unsere weiteren Blog-Artikel


Scapula alata – Die Engelsflügel Was ist es und wie kannst du es behandeln?

Arthrose und deren Mythen

Warum entstehen Muskelkrämpfe und was tun?

Time to rethink – Krafttraining kann weitreichende Effekte für unsere Gesundheit haben!

Yoga – Welche Auswirkungen es auf unsere geistige & körperliche Gesundheit hat

Rehabilitationsergebnisse verbessern – Wie deine Physiotherapie erfolgreicher wird