Die Achillessehnentendinopathie ist eine häufige Erkrankung, die die Teilnahme am Sport und die Lebensqualität beeinträchtigt. Viele Patienten erhalten mehrere bzw. verschiedene Behandlungen, was zu hohen Kosten für das Gesundheitssystem führt. Es gibt keine eindeutigen Erkenntnisse über Risikofaktoren, Prävention, Diagnose, Bildgebung, Behandlung und Prognose der Erkrankung. In einer aktuellen niederländischen Leitlinie von de Vos et al. (2021) werden folgende Punkte genauer untersucht und im Blogbeitrag für dich zusammengefasst. Wir geben dir einen Überblick über die Erkrankung und zeigen dir anhand von Beispielen, was du selbst tun kannst.
- Basics
- Prävention
- Diagnostik
- Behandlung
- Prognose
- Fazit
1. Basics
Eine Achillessehnenproblematik ist sowohl bei sportlich aktiven als auch bei inaktiven Personen häufig ein Problem. Auch wenn aktuell die genauen Gewebsveränderungen, die mit der Erkrankung einhergehen, noch nicht bekannt sind, kann man anhand von Risikofaktoren präventiv dagegen vorgehen (de Vos et al., 2021).
Bei einer Achillessehnentendinopathie kommt es zu lokalem Sehnenschmerz in Verbindung mit sehnenbelastenden Aktivitäten. Bei Sportlern kann eine zu hohe Belastung zu einer Achillessehnentendinopathie führen. Bei inaktiven Menschen dagegen kommt es zu einer relativen Überlastung durch eine geringe Ausgangskapazität der Sehne. Zusätzlich können auch einige systemische Erkrankungen bei Problemen mit der Achillessehne eine Rolle spielen (Taylor et al., 2017, Harman & Tekeoğlu, 2017). Außerdem ist jeder zweite Läufer im Laufe seines Lebens von einer Achillessehnenverletzung betroffen. Die Symptome sind oft langanhaltend und führen zu Einschränkungen in der Aktivität (de Vos et al., 2021, de Jonge et al., 2011, Kujala et al., 2005).
In der holländischen Leitlinie teilte die Arbeitsgruppe die Achillessehnenproblematik anhand der Schmerzlokalisation in zwei Gruppen ein (siehe Bild). Man unterscheidet die die Erkrankung anhand der Schmerzlokalisation in die Insertionssehnentendinopatie (links), welche den Sehnenansatz betrifft und die Mittelpartietendinopathie (rechts), welche den mittleren Teil der Sehne betrifft (de Vos et al., 2021).

de Vos et al. (2021)
2. Prävention
Achillessehnenbeschwerden können über einen längeren Zeitraum bestehen oder wiederkehren. Daher sind die Prävention und die Kenntnis über Risikofaktoren essentiell. Es wird empfohlen Menschen, die bereits eine Tendinopathie der unteren Extremität hatten und aktiv werden oder ihre Aktivität steigern wollen, über das erhöhte Risiko einer Achillessehnentendinopathie aufzuklären. Folgende drei Punkte können präventiv durchgeführt werden und dadurch das Risiko senken.
- Die Belastung sollte langsam und kontinuierlich gesteigert werden, unter Berücksichtigung von Frequenz, Volumen und Intensität des Trainings
- Die Kräftigung der Wadenmuskulatur sollte beispielsweise vor Saisonbeginn durchgeführt werden
- Im Winter sollte angemessen warme Kleidung während des Sports getragen werden (de Vos et al., 2021)


3. Diagnostik
Die Diagnose Achillessehnentendinopathie wird hauptsächlich anhand des klinischen Befundes gestellt. Das heißt anhand des Befundgesprächs und der Einschränkungen der betroffenen. Es gibt vier Diagnosekriterien, wenn diese alle gegeben sind, benötigt es meist keine weitere Bildgebung zur Sicherung der Diagnose.
- Schmerzlokalisation, siehe Einteilung in Punkt eins
- Schmerzen bei (Sport) Belastung
- Schwellung im betroffenen Bereich
- Lokaler Schmerz bei Palpation (Tasten) de Vos et al. (2021)
Nach Abwägung des Nutzens und der möglichen negativen Folgen, kann zusätzlich eine Bildgebung anhand des Ultraschalls, MRT oder Röntgen durchgeführt werden (Bleakney & White, 2005, Darlow et al., 2016).
4. Behandlung
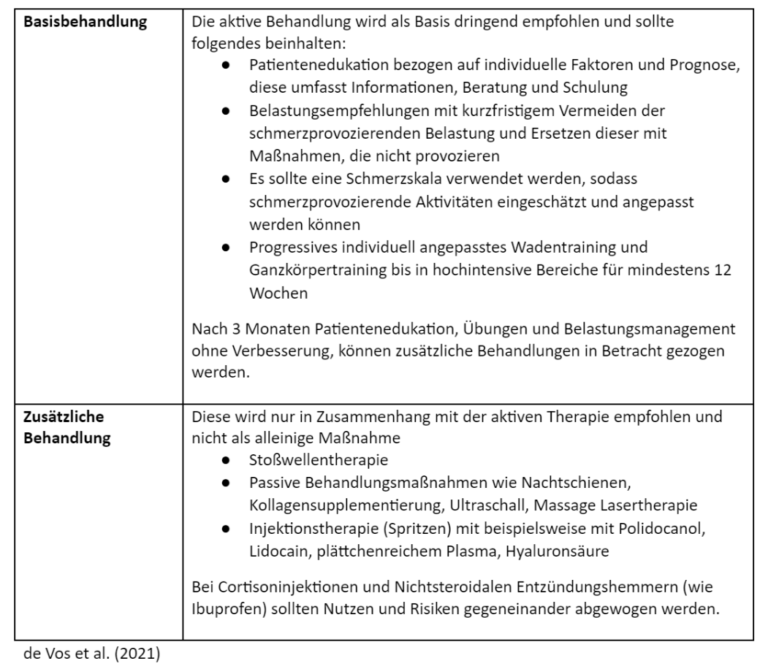
Die Behandlung erfolgt zunächst nicht-chirurgisch. Erst wenn diese versagen sollte, können operative Verfahren in Betracht gezogen werden. Man kann die konservativen Behandlungsmöglichkeiten unterteilen in die Basisbehandlung und ergänzende zusätzliche Behandlung (siehe Tabelle). Die Maßnahmen wurden mit einer in Untersuchungen mit einer Kontrollgruppe verglichen und man kam zu folgenden Ergebnissen (de Vos et al., 2021, van Usen & Pumberger, 2007).
Menschen mit chronischen Achillessehnenproblemen profitieren nur geringfügig von der „abwarten und schauen“ Methode, bei der Aktivitäten ausgesetzt werden. Erst bei bestehenden Symptomen von länger als 6 Monaten trotz aktiver Therapie und Belastungsmanagement, ist eine Operation in Erwägung zu ziehen (de Vos et al., 2021).
In folgender Grafik sind die einzelnen Phasen anhand des Belastungsmanagements und der damit verbundenen Progression schematisch dargestellt und in den Videos mit Beispielen verdeutlicht. Unter anderem kann anhand der Schmerzskala bestimmt werden, wann du in die nächste Phase übergehen kannst. Ist dein Schmerz während und nach den Übungen unter 5/10, kannst du steigern, ist er darüber, solltest du in der Phase bleiben.

Passend zu den vier Stufen der progressiven Belastungssteigerung findest du hier ein Video als Übungsbeispiel für jede Phase.
Phase 1: Isometrische Übung
Phase 2: Dynamische Übung
Stufe 3: Explosive Übung
Stufe 4: Sportspezifische Übung
Zusammenfassend sollten in deiner Therapie folgende drei Aspekte in der Basisbehandlung für mindestens 12 Wochen berücksichtigt werden: die Patientenschulung unter anderem bezogen auf das Belastungsmanagement und das progressive Wadenmuskeltraining. Erwäge zusätzliche Therapien in Fällen von nicht Ansprechen auf eine adäquat durchgeführte Basisbehandlung. Sei bedacht bei der Verwendung von nicht-steroidalen Entzündungshemmern Medikamenten und/oder lokalen Kortikosteroid-Injektionen (de Vos et al., 2021).
5. Prognose
Achillessehenenproblematiken können sehr hartnäckig sein, trotzdem erholen sich die meisten Patienten wieder. Wenige haben noch Langzeitsymptome bis hin zu 10 Jahren oder selten bleibende Symptome. Die meisten Athleten (86%) kehren wieder zu ihrer eigentlichen Sportart zurück. Es gibt unzureichende Kenntnisse über die genaue Prognose, da prognostische Faktoren unklar sind. Man weiß, dass sie unabhängig von den Auffälligkeiten, die möglicherweise in der Bildgebung gefunden wurden, sind (de Vos et al., 2021).

6. Fazit
Es sollte klar kommuniziert werden, dass zunächst genügend Zeit für die aktive Behandlung verwendet werden sollte, bevor wieder langsam progressiv mit der provozierenden (sportlichen) Belastung begonnen wird. In der Regel ist die Rückkehr zur vollständigen symptomfreien (Sport-) Belastung erst nach mindestens einigen Monaten aktiver Behandlung zu erwarten. Eine Rückkehr nach nur wenigen Tagen ist mit einer höheren Wahrscheinlichkeit eines Rückfalls verbunden. Beachte den Schritt für Schritt Aufbau deiner (sportlichen) Belastung nach der Genesung der Achillessehnentendinopathie oder nach längerer relativer Inaktivität. Ziehe außerdem ein langfristiges Wadenmuskeltraining in Erwägung (de Vos et al., 2021).
Wir unterstützen dich gerne bei Fragen oder bei der Gestaltung deiner Rehabilitation inklusive einem geeigneten Trainingsplan, Vorgaben zur individuell angepassten Belastungssteuerung und sinnvollen Übungen.
Komm einfach auf uns zu, wenn du mehr dazu wissen willst bzw. Hilfe benötigst.
Dein Physioteam aus der Karlsruher Oststadt
Quellenangaben:
Bleakney, R. R. & White, L. M. (2005). Imaging of the Achilles Tendon. Foot and Ankle Clinics, 10(2), 239–254. https://doi.org/10.1016/j.fcl.2005.01.006
Cook, J. L., Rio, E., Purdam, C. R. & Docking, S. I. (2016). Revisiting the continuum model of tendon pathology: what is its merit in clinical practice and research? British Journal of Sports Medicine, 50(19), 1187–1191. https://doi.org/10.1136/bjsports-2015-095422
Darlow, B., Forster, B. B., O’Sullivan, K. & O’Sullivan, P. (2016). It is time to stop causing harm with inappropriate imaging for low back pain. British Journal of Sports Medicine, 51(5), 414–415. https://doi.org/10.1136/bjsports-2016-096741
de Jonge, S., van den Berg, C., de Vos, R. J., van der Heide, H. J. L., Weir, A., Verhaar, J. A. N., Bierma-Zeinstra, S. M. A. & Tol, J. L. (2011). Incidence of midportion Achilles tendinopathy in the general population. British Journal of Sports Medicine, 45(13), 1026–1028. https://doi.org/10.1136/bjsports-2011-090342
de Vos, R. J., van der Vlist, A. C., Zwerver, J., Meuffels, D. E., Smithuis, F., van Ingen, R., van der Giesen, F., Visser, E., Balemans, A., Pols, M., Veen, N., den Ouden, M. & Weir, A. (2021). Dutch multidisciplinary guideline on Achilles tendinopathy. British Journal of Sports Medicine, 55(20), 1125–1134. https://doi.org/10.1136/bjsports-2020-103867
Harman, H. & Tekeoğlu, B. (2017). Ankle pathologies in patients with inflammatory rheumatic diseases: a clinical and ultrasonographic study. International Journal of Rheumatic Diseases, 20(6), 675–684. https://doi.org/10.1111/1756-185x.13007
Kujala, U. M., Sarna, S. & Kaprio, J. (2005). Cumulative Incidence of Achilles Tendon Rupture and Tendinopathy in Male Former Elite Athletes. Clinical Journal of Sport Medicine, 15(3), 133–135. https://doi.org/10.1097/01.jsm.0000165347.55638.23
Taylor, B., Cheema, A. & Soslowsky, L. (2017). Tendon Pathology in Hypercholesterolemia and Familial Hypercholesterolemia. Current Rheumatology Reports, 19(12). https://doi.org/10.1007/s11926-017-0704-2
van Usen, C. & Pumberger, B. (2007). Effectiveness of Eccentric Exercises in the Management of Chronic Achilles Tendinosis. Internet Journal of Allied Health Sciences and Practice. https://doi.org/10.46743/1540-580x/2007.1150

David Kunzmann
Ich bin David Kunzmann, Sportphysiotherapeut, Personal-Trainer und Geschäftsführer der DK Sports & Physio GmbH. Ich manage und optimiere die Rehabilitation und Leistungsfähigkeit von Leistungssportlern & aktiven Erwachsenen.

Marco Willy
Ich bin Marco Willy, Physiotherapeut und Personal-Trainer. Ich manage und optimiere die Rehabilitation und Leistungsfähigkeit von Leistungssportlern & aktiven Erwachsenen.

Lea Schütt
Ich bin Lea Schütt, Physiotherapeut und Personal-Trainerin. Ich manage und optimiere die Rehabilitation und Leistungsfähigkeit von Leistungssportlern & aktiven Erwachsenen.
Unsere weiteren Blog-Artikel


Scapula alata – Die Engelsflügel Was ist es und wie kannst du es behandeln?

Arthrose und deren Mythen

Warum entstehen Muskelkrämpfe und was tun?

Time to rethink – Krafttraining kann weitreichende Effekte für unsere Gesundheit haben!

Yoga – Welche Auswirkungen es auf unsere geistige & körperliche Gesundheit hat

Rehabilitationsergebnisse verbessern – Wie deine Physiotherapie erfolgreicher wird